Szybki test na Lipoproteinę (a)
Czy wiesz, że możesz mieć prawidłowy poziom cholesterolu LDL, dbać o dietę i uprawiać sport, a mimo to być w grupie wysokiego ryzyka zawału serca lub udaru? Odpowiada za to Lipoproteina (a) – czynnik genetyczny, którego nie wykryje standardowe badanie krwi. W CardioMedicum sprawdzisz jej poziom w zaledwie kilka minut, wykonując szybki test z palca.
Czym jest Lipoproteina (a)?
Lp(a) to cząsteczka liporoteinowa o budowie zbliżonej do cholesterolu LDL, zawierająca dodatkowo specyficzne białko – apolipoproteinę (a). Jej stężenie w surowicy jest w przeważającym stopniu (ok. 90%) determinowane genetycznie i pozostaje względnie stałe w ciągu całego życia, niezależnie od diety czy stylu życia.
Podwyższony poziom Lp(a) jest uznawany za niezależny czynnik ryzyka:
-
Rozwoju miażdżycy: Cząsteczka ta łatwo przenika do ściany naczyniowej, sprzyjając powstawaniu blaszek miażdżycowych.
-
Zdarzeń zakrzepowych: Ze względu na budowę zbliżoną do plazminogenu, Lp(a) może wpływać na procesy krzepnięcia i fibrynolizy.
Wskazania do wykonania badania
Zalecenia Europejskiego Towarzystwa Kardiologicznego mówią jasno: Każdy dorosły człowiek powinien oznaczyć poziom Lp(a) przynajmniej raz w życiu.
Szczególne wskazania do oznaczenia poziomu Lp(a) obejmują:
-
Obciążający wywiad rodzinny: Występowanie przedwczesnych chorób układu krążenia u krewnych pierwszego stopnia.
-
Nawracające zdarzenia sercowo-naczyniowe: Zawały serca, udary mózgu lub konieczność rewaskularyzacji (stenty, by-passy) mimo optymalnego leczenia farmakologicznego i prawidłowego poziomu cholesterolu LDL.
-
Ocenę ryzyka u osób z grupy umiarkowanego i wysokiego ryzyka: Jako element pogłębionej diagnostyki kardiologicznej.
-
Hipercholesterolemię rodzinną.
Dlaczego warto wybrać szybki test w CardioMedicum?
W naszym Centrum wykorzystujemy nowoczesne systemy diagnostyczne typu POCT (Point-of-Care Testing), które pozwalają na uzyskanie laboratoryjnej dokładności w trybie ambulatoryjnym.
-
Materiał do badań: Krew włośniczkowa pobierana z opuszki palca (metoda mikrometo). Jest to procedura minimalnie inwazyjna.
-
Czas oczekiwania: Wynik dostępny jest po kilku minutach, co umożliwia jego omówienie z lekarzem jeszcze podczas tej samej wizyty.
-
Przygotowanie: Badanie nie wymaga bycia na czczo. Ze względu na genetyczną stabilność parametru, posiłek nie wpływa istotnie na wynik pomiaru.
Interpretacja wyników i dalsze postępowanie
Oznaczenie Lp(a) pozwala na precyzyjniejszą stratyfikację ryzyka pacjenta. W przypadku stwierdzenia podwyższonego stężenia, lekarz kardiolog może zalecić:
-
Intensyfikację leczenia obniżającego stężenie cholesterolu LDL (zgodnie z zasadą: im wyższe Lp(a), tym niższy powinien być docelowy poziom LDL).
-
Ściślejszą kontrolę pozostałych czynników ryzyka (nadciśnienie tętnicze, glikemia).
-
Wdrożenie odpowiedniej profilaktyki przeciwzakrzepowej w uzasadnionych przypadkach klinicznych.
Lekarze
Dr Jolanta Rzucidło-Resil jest kardiologiem z wieloletnim doświadczeniem, absolwentką Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie. Ukończyła dwie specjalizacje – z chorób wewnętrznych oraz z kardiologii, a w 2024 roku uzyskała tytuł doktora nauk medycznych.
Od ponad 20 lat związana jest z krakowskimi szpitalami, a obecnie pracuje w Krakowskim Szpitalu Specjalistycznym im. Jana Pawła II, gdzie zajmuje się diagnostyką i leczeniem pacjentów z chorobami serca. Prowadzi także Poradnię Wad Zastawki Mitralnej.
Specjalizuje się w echokardiografii (badania ECHO serca – przezklatkowe, przezprzełykowe oraz wysiłkowe), które wykorzystuje zarówno w diagnostyce, jak i monitorowaniu pacjentów przed oraz po zabiegach kardiologicznych i kardiochirurgicznych.
Stale podnosi swoje kwalifikacje, uczestnicząc w szkoleniach i konferencjach w Polsce i za granicą. Jest członkiem Polskiego Towarzystwa Kardiologicznego oraz Europejskiego Stowarzyszenia Obrazowania Sercowo-Naczyniowego (EACVI).
Dr Rzucidło-Resil dba o to, by każdy pacjent czuł się bezpiecznie i miał zapewnioną kompleksową opiekę. Konsultacje prowadzi również w języku angielskim.
Adiunkt Kliniki Kardiologii Interwencyjnej
Prof. dr hab. n. med. Paweł Kleczyński to uznany ekspert w dziedzinie kardiologii interwencyjnej, związany z Kliniką Kardiologii Interwencyjnej, gdzie pełni funkcję adiunkta.
Posiada wieloletnie doświadczenie kliniczne i naukowe, a jego praca koncentruje się na nowoczesnym leczeniu chorób sercowo-naczyniowych.
Jego główne zainteresowania to:
– choroba wieńcowa i fizjologia krążenia wieńcowego,
– patologie zastawek serca,
– choroby naczyń obwodowych,
– przezskórne interwencje wieńcowe, strukturalne i obwodowe,
– obrazowanie w kardiologii.
Profesor Kleczyński aktywnie uczestniczy w badaniach naukowych oraz projektach wdrażających innowacyjne rozwiązania w diagnostyce i leczeniu chorób układu krążenia.
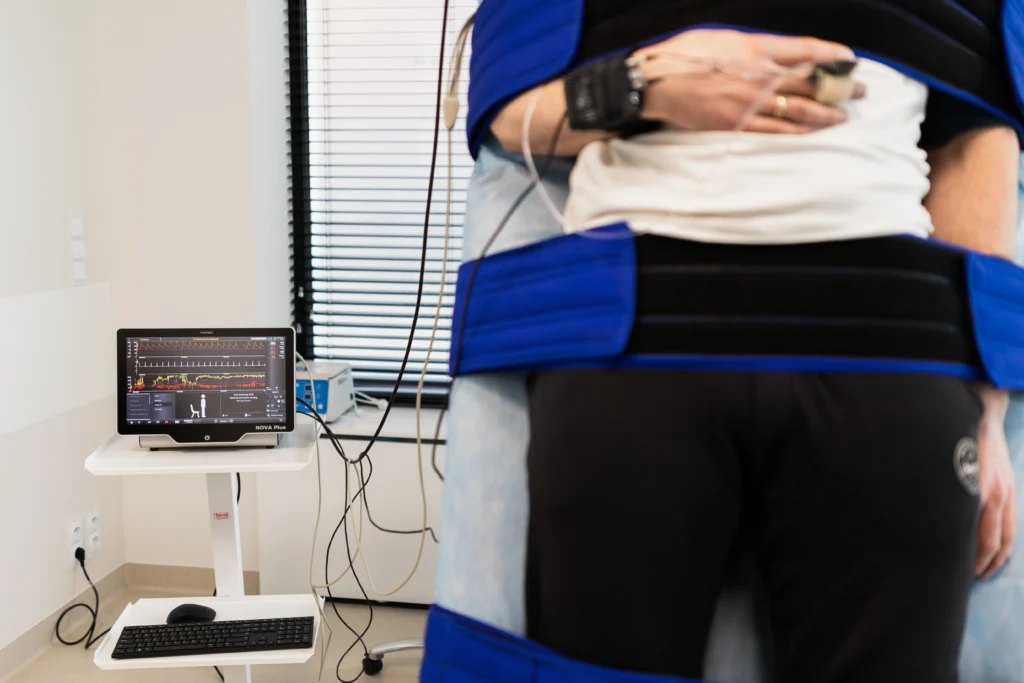
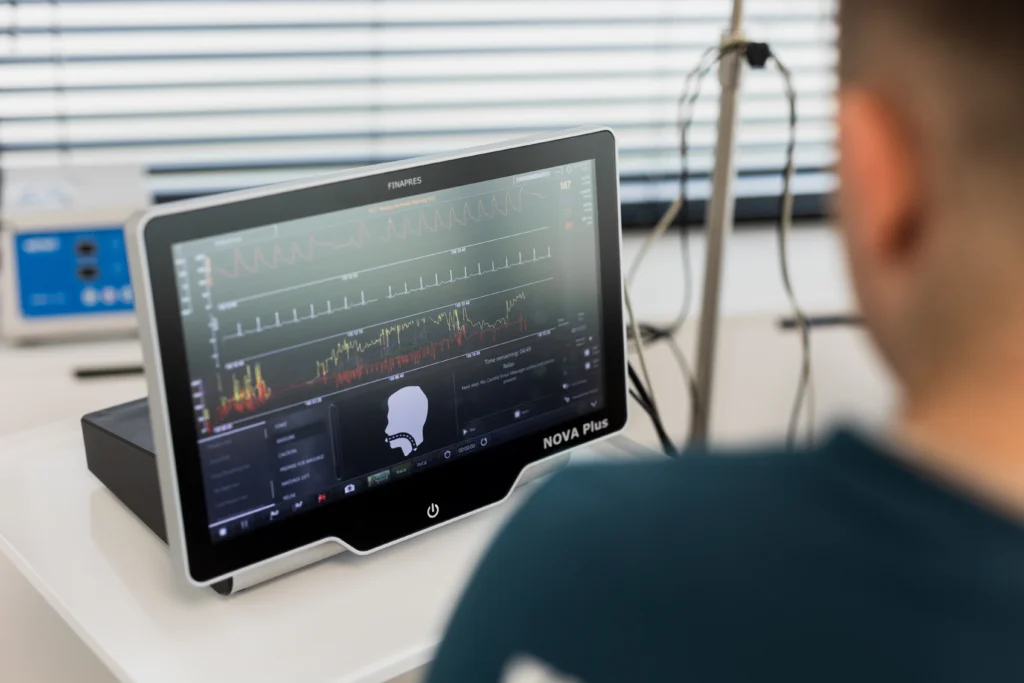
Kompleksowy test autonomiczny serca i naczyń
Opis zabiegu
Testy autonomiczne stanowią ważne narzędzie diagnostyczne w diagnostyce omdleń oraz ocenie funkcji układu autonomicznego serca i naczyń. Obejmują: test głębokiego oddychania, masaż tętnic szyjnych, próbę Valsalvy, test pochyleniowy oraz dodatkowe próby czynnościowe (np. przy zaburzeniach połykania) oraz farmakologiczne (np. z podaniem propranololu, ajmaliny, atropiny).
Układ autonomiczny (wegetatywny) odpowiada za regulację wielu funkcji organizmu, takich jak rytm serca, ciśnienie krwi, oddychanie oraz termoregulacja. Testy autonomiczne są szczególnie przydatne w diagnostyce zaburzeń takich jak omdlenia, zasłabnięcia, zawroty głowy, nadmierne pocenie się czy zaburzenia ciśnienia tętniczego.
Cel badania
Celem testów autonomicznych, w tym testu pochyleniowego, jest ocena odpowiedzi organizmu na zmiany pozycji ciała oraz analiza reakcji serca i naczyń na te zmiany. Badanie to pozwala wykryć zaburzenia w funkcjonowaniu autonomicznego układu nerwowego, które mogą prowadzić do nieprawidłowości w regulacji ciśnienia tętniczego i rytmu serca, takich jak:
- Zespół wazowagalny (najczęstsza przyczyna omdleń),
- Omdlenia sytuacyjne,
- Zespół nadwrażliwości zatok szyjnych,
- Zaburzenia ortostatyczne (np. hipotonia ortostatyczna),
- Dysfunkcja autonomiczna układu sercowo-naczyniowego (neuropatia sercowo-naczyniowe), w tym w przebiegu cukrzycy, chorobach reumatycznych i innych stanach związanych z dysfunkcją układu autonomicznego
- Zaburzenia rytmu serca, takie jak bradykardia zatokowa, bloki przedsionkowo-komorowe i tachykardia zatokowa zależna od pozycji ciała.
Przygotowanie pacjenta
Test pochyleniowy jest bezinwazyjny i nie wymaga specjalnych przygotowań, jednak aby uzyskać dokładne wyniki, pacjent powinien spełnić poniższe zalecenia:
- Przynieś ze sobą pełną dokumentację medyczną dotyczącą Twojego stanu zdrowia.
- U osób powyżej 40. roku życia wymagane jest wcześniejsze wykonanie USG tętnic szyjnych.
- Do badania należy przyjść na czczo.
- Należy odstawić leki, takie jak beta-blokery, leki obniżające ciśnienie krwi czy inne, które mogą wpływać na wyniki badania. W szczególności leki z grupy beta-blokerów należy odstawić na 4 okresy półtrwania, chyba że lekarz zaleci inaczej.
- Ze względu na czas trwania badania (około 2-3 godzin), pacjent powinien skorzystać z toalety przed testem.
- Przed badaniem pacjentowi zakłada się wkłucie do żyły obwodowej (tzw. wenflon).
Przebieg testów autonomicznych
- Pacjent zaczyna badanie w pozycji leżącej, po czym stopniowo jest pochylany w kierunku pionu.
- Przeprowadza się kompleksowe testy autonomiczne, takie jak: test głębokiego oddychania, masaż tętnic szyjnych, próba Valsalvy, test pochyleniowy.
- W razie potrzeby przeprowadza się dodatkowe próby czynnościowe (np. przy zaburzeniach połykania) oraz farmakologiczne, np. z podaniem propranololu, ajmaliny, atropiny.
Testy mogą obejmować różne fazy, takie jak:
- Pochylenie na kilka minut w pozycji stojącej,
- Rejestracja ciśnienia tętniczego i tętna w czasie zmiany pozycji,
- Ocena odpowiedzi na podanie leków, jeśli jest to konieczne.
- Monitorowanie: Podczas testów monitoruje się parametry takie jak ciśnienie krwi, tętno i zapis EKG, aby ocenić reakcję organizmu na zmiany pozycji. Zmiana w ciśnieniu tętniczym oraz odpowiedź rytmu serca mogą wskazywać na zaburzenia autonomiczne.
Czas trwania
Przeprowadzenie całego kompletu testów autonomicznych zazwyczaj trwa około 2 godzin, jednak w zależności od protokołu badania może być wydłużony do około 3 godzin, szczególnie w przypadku dodatkowych prób i monitorowania. Po badaniu pacjent odpoczywa przez około godzinę w pozycji leżącej.
Wskazania do wykonania testu autonomicznego
Testy autonomiczne są wykonywane w celu diagnostyki:
- Zaburzeń ortostatycznych – takich jak hipotonia ortostatyczna, czyli gwałtowny spadek ciśnienia tętniczego przy zmianie pozycji ciała (np. wstawaniu z pozycji leżącej), który może prowadzić do zawrotów głowy, osłabienia, a nawet omdleń.
- Zaburzeń rytmu serca – takich jak bradykardia, tachykardia, zaburzenia rytmu związane z reakcją na zmiany pozycji ciała.
- Zespołu wazowagalnego – najczęstszej przyczyny omdleń, polegającego na nadmiernym spadku ciśnienia krwi i spowolnieniu rytmu serca w odpowiedzi na stres, ból lub zmiany pozycji.
- Dysfunkcji autonomicznej układu sercowo-naczyniowego – w przypadku, gdy układ autonomiczny nie funkcjonuje prawidłowo i nie dostosowuje odpowiednio ciśnienia krwi oraz rytmu serca do zmieniających się warunków.
Korzyści z przeprowadzenia testu autonomicznego
- Precyzyjna diagnoza: Testy autonomiczne pozwalają na rozpoznanie zaburzeń autonomicznych, co umożliwia skuteczne leczenie.
- Personalizowane leczenie: Na podstawie wyników testu lekarz będzie mógł dopasować odpowiednie leczenie, w tym leki wspomagające regulację ciśnienia krwi czy rytmu serca, odpowiednią rehabilitację w przypadku zaburzeń ortostatycznych, a także zaproponować zabieg kardioneuroablacji jeśli zaistnieje takie wskazanie.
- Wczesne wykrywanie problemów zdrowotnych: Dzięki testom autonomicznym można wykryć potencjalne zagrożenia zdrowotne na wczesnym etapie, zanim staną się one poważnym zagrożeniem dla życia i zdrowia.
Przeciwwskazania do testu autonomicznego
Testy autonomiczne są ogólnie bezpieczne, jednak istnieją pewne przeciwwskazania, w tym:
- Ciąża,
- Udar mózgu w ciągu ostatnich 3 miesięcy,
- Świeży zawał serca lub niestabilna dusznica bolesna,
- Istotne, niewyrównane nadciśnienie tętnicze (>180/100 mmHg),
- Istotna niestabilność kręgosłupa szyjnego,
- Zaawansowana niewydolność krążenia (kl. III i IV wg NYHA),
- Istotne zwężenia w tętnicach szyjnych.
Cennik
Kompleksowy Test Autonomiczny Naczyń i Serca (KOMPLET-ANS) – 2200 zł
Dlaczego warto wykonać testy autonomiczne?
- Wczesne wykrywanie zaburzeń – Testy autonomiczne umożliwiają szybkie rozpoznanie problemów z regulacją rytmu serca, ciśnienia tętniczego oraz innych funkcji układu autonomicznego. Dzięki temu możliwe jest wczesne wdrożenie odpowiedniego leczenia.
- Skuteczne leczenie – Wyniki testów pomagają lekarzowi dobrać indywidualne leczenie, które może obejmować farmakoterapię, rehabilitację ortostatyczną, zmiany w stylu życia lub zabieg kardioneuroablacji, poprawiając Twoje samopoczucie i jakość życia.
- Bezpieczeństwo i komfort – Testy są bezpieczne, bezbolesne i przeprowadzane w komfortowych warunkach. Podczas całego badania jesteś monitorowany przez wykwalifikowany personel medyczny, co zapewnia pełną kontrolę i bezpieczeństwo.
- Zrozumienie przyczyn dolegliwości – Jeśli doświadczasz zawrotów głowy, omdleń, kołatania serca czy problemów z utrzymaniem ciśnienia tętniczego, testy autonomiczne mogą pomóc zrozumieć, czy to problemy z układem nerwowym lub sercowo-naczyniowym są przyczyną Twoich objawów.
- Oszczędność czasu i pieniędzy – Testy autonomiczne przeprowadzane są w naszym Ośrodku zgodnie z najwyższymi standardami, pozwalając uniknąć kosztownych i czasochłonnych procedur diagnostycznych, takich jak implantacja rejestratora zdarzeń (który w Polsce nie jest refundowany i kosztuje od 2000 do 4000 EURO).
Kiedy warto pomyśleć o teście autonomicznym?
Jeśli:
- Doświadczasz omdleń, zawrotów głowy lub osłabienia, zwłaszcza przy zmianie pozycji ciała,
- Masz trudności z utrzymaniem stabilnego ciśnienia tętniczego (zarówno wysokiego, jak i niskiego),
- Cierpisz na zaburzenia rytmu serca (np. zbyt wolne lub szybkie bicie serca),
- Doświadczasz problemów z regulacją temperatury ciała, poceniem się lub oddychaniem,
- Zauważyłeś zmiany w funkcjonowaniu układu sercowo-naczyniowego po infekcji (np. po COVID-19 – tzw. Long-COVID),
- Chcesz upewnić się, że Twój układ sercowo-naczyniowy funkcjonuje prawidłowo.
Nie czekaj, aż objawy się nasilą! Wykonaj test autonomiczny już teraz i dowiedz się, co może kryć się za Twoimi dolegliwościami. Dzięki szybkiej diagnozie będziesz mógł podjąć odpowiednie kroki, aby poprawić swoje zdrowie i jakość życia.
FAQ
Test autonomiczne to kompleksowe badania służące do oceny funkcji układu autonomicznego, który reguluje m.in. rytm serca, ciśnienie krwi i inne funkcje organizmu. Test polega na monitorowaniu reakcji serca i naczyń krwionośnych na zmiany pozycji ciała, takie jak przejście z pozycji leżącej do stojącej. Jest to pomocne w diagnostyce zaburzeń takich jak omdlenia, zawroty głowy czy zbyt niskie ciśnienie tętnicze krwi.
Testy autonomiczne są wskazane w przypadku:
- Częstych omdleń lub zawrotów głowy,
- Zawrotów głowy przy zmianie pozycji ciała (np. wstawanie z łóżka),
- Zaburzeń rytmu serca (np. bradykardia, tachykardia),
- Zespół wazowagalny, który jest jedną z najczęstszych przyczyn omdleń,
- Problemy z regulacją ciśnienia tętniczego, takie jak hipotonia ortostatyczna.
Aby uzyskać dokładne wyniki testu, należy:
- Przynieść ze sobą pełną dokumentację medyczną,
- U osób powyżej 40. roku życia wymagane jest wykonanie USG tętnic szyjnych,
- Przyjść na badanie na czczo i bez leków (szczególnie beta-blokery należy odstawić na 4 okresy półtrwania, chyba że lekarz zaleci inaczej),
- Przed badaniem skorzystać z toalety, ponieważ test może trwać około 2 godzin.
Testy są bezpieczne, bezbolesne i przeprowadzane w komfortowych warunkach. Jedynie założenie wenflonu czy zmiany pozycji ciała pacjenta mogą wywołać dyskomfort.
Testy autonomiczne trwają zazwyczaj około 2 godziny, ale w zależności od indywidualnego przypadku oraz protokołu badania, mogą wydłużyć się do około 3 godzin, szczególnie jeśli wymagane są dodatkowe analizy i monitorowanie. Po badaniu pacjent odpoczywa przez około godzinę w pozycji leżącej.
Testy autonomiczne nie są wykonywane w przypadku:
- Ciąży,
- Udarów mózgu w ciągu ostatnich 3 miesięcy,
- Świeżego zawału serca lub niestabilnej dusznicy bolesnej,
- Niewyrównanego nadciśnienia tętniczego (ponad 180/100 mmHg),
- Niestabilności kręgosłupa szyjnego,
- Zaawansowanej niewydolności krążenia (kl. III i IV wg NYHA),
- Istotnych zwężeń tętnic szyjnych.
Przed testem należy odstawić leki, takie jak beta-blokery czy leki obniżające ciśnienie krwi. W szczególności leki z grupy beta-blokerów należy odstawić na 4 okresy półtrwania. Należy jednak skonsultować się z lekarzem prowadzącym, aby dowiedzieć się, które leki można kontynuować, a które należy odstawić.
Tak, test autonomiczny jest bezpieczny, ale, jak w przypadku każdego badania, istnieją pewne przeciwwskazania, które należy uwzględnić. Test przeprowadzany jest w pełni kontrolowanych warunkach, a personel medyczny jest obecny, aby monitorować reakcje organizmu i w razie potrzeby szybko zareagować.
Wyniki testu pozwalają na ocenę reakcji układu autonomicznego na zmiany pozycji ciała, a także mogą wskazać na obecność zaburzeń ortostatycznych, zespołu wazowagalnego, zaburzeń rytmu serca czy innych problemów związanych z regulacją ciśnienia tętniczego i rytmu serca.
Wyniki testu mogą pomóc lekarzowi w ustaleniu przyczyny problemów zdrowotnych i w zaplanowaniu odpowiedniego leczenia. Na podstawie wyników lekarz może zalecić terapię farmakologiczną, zmiany stylu życia, rehabilitację ortostatyczną lub dalsze diagnostyczne testy.
W razie jakichkolwiek pytań lub wątpliwości dotyczących badania, prosimy o kontakt z naszą rejestracją pod numerem telefonu: 12 200 77 77. Nasz personel medyczny chętnie udzieli odpowiedzi na wszelkie pytania i pomoże w przygotowaniach do badania.
Lekarze
Skontaktuj się z nami
Chcesz umówić się na badanie? Zadzwoń do naszej rejestracji pod numer 12 200 77 77 i umów się na wizytę w dogodnym dla Ciebie terminie. Nasi specjaliści odpowiadają na wszelkie pytania i pomogą w przygotowaniu do badania.
Zadbaj o swoje zdrowie i daj sobie szansę na lepsze samopoczucie. Test autonomiczny to inwestycja w Twoje zdrowie !
Holter ciśnieniowy ABPM
Opis zabiegu
Szukasz badania Holter w Krakowie? W naszym centrum wykonasz Holter ciśnieniowy ABPM, czyli 24-godzinny pomiar ciśnienia tętniczego. To bezpieczne i nieinwazyjne badanie pozwala wykryć nadciśnienie tętnicze, ocenić skuteczność leczenia oraz wykluczyć efekt „białego fartucha”.
Dzięki doświadczonym kardiologom i nowoczesnej aparaturze zapewniamy precyzyjną diagnostykę i szybki wynik badania. Holter ciśnieniowy (ABPM) to badanie diagnostyczne, które polega na ciągłym monitorowaniu ciśnienia tętniczego przez 24 godziny lub dłużej podczas codziennych aktywności pacjenta. Aparat, który pacjent nosi na ramieniu, co kilka minut wykonuje automatyczny pomiar ciśnienia, zapisując wyniki przez całą dobę. Dzięki temu możliwe jest dokładne uchwycenie zmienności ciśnienia w różnych porach dnia (np. w pracy, podczas snu, odpoczynku).
Wskazania do badania
Holter ciśnieniowy (ABPM) to nowoczesne, nieinwazyjne badanie diagnostyczne polegające na całodobowym monitorowaniu ciśnienia tętniczego. Pacjent nosi specjalny aparat, który co kilkanaście minut automatycznie mierzy ciśnienie i zapisuje wyniki przez 24 godziny lub dłużej.
Dzięki temu możliwe jest:
-
uchwycenie naturalnych wahań ciśnienia w ciągu dnia i nocy,
-
ocena ciśnienia w czasie pracy, odpoczynku i snu,
-
wykrycie nadciśnienia tętniczego i jego przebiegu,
-
eliminacja efektu „białego fartucha”, czyli podwyższonego ciśnienia tylko w gabinecie lekarskim.
Holter ciśnieniowy ABPM w Krakowie pozwala na bardzo dokładną diagnostykę i ocenę skuteczności leczenia nadciśnienia.
Przebieg badania
-
Do ramienia pacjenta zakładany jest mankiet połączony z niewielkim rejestratorem.
-
Aparat co 15–30 minut wykonuje automatyczne pomiary i zapisuje je w pamięci.
-
Pacjent nosi urządzenie przez całą dobę – w pracy, w domu, podczas snu.
-
Po zakończeniu badania lekarz analizuje zapis i przygotowuje szczegółowy raport.
Badanie jest całkowicie bezpieczne, bezbolesne i nieinwazyjne.
Jak się przygotować
Holter ciśnieniowy nie wymaga szczególnego przygotowania.
-
Ubierz luźne ubranie, które nie ogranicza ruchu ani nie uciska mankietu.
-
Unikaj intensywnego wysiłku fizycznego i długotrwałego stania – może to wpływać na wyniki.
-
W miarę możliwości staraj się prowadzić normalny tryb życia (praca, odpoczynek, sen), ponieważ celem jest ocena ciśnienia w codziennych warunkach.
-
Zapisuj objawy (np. ból głowy, zawroty, duszność) – lekarz łatwiej powiąże je z wynikami pomiarów.
Lekarze
Podsumowanie
Holter ciśnieniowy ABPM w Krakowie to skuteczne i komfortowe badanie diagnostyczne, które pozwala na:
-
dokładną ocenę ciśnienia tętniczego w ciągu dnia i nocy,
-
wykrycie nadciśnienia tętniczego, w tym związanego z „białym fartuchem”,
-
monitorowanie skuteczności leczenia.
Badanie jest bezpieczne, nieinwazyjne i dostarcza lekarzowi cennych informacji, które pozwalają na precyzyjną diagnozę oraz dobór najlepszej terapii.
Jeśli masz problem z ciśnieniem, odczuwasz zawroty głowy, kołatanie serca lub chcesz skontrolować skuteczność leczenia, zapraszamy na badanie Holterem ciśnieniowym ABPM w Naszym centrum w Krakowie.
Dr Joanna Jędrzejczyk-Spaho jest doświadczoną specjalistką w zakresie kardiologii, absolwentką Wydziału Lekarskiego Collegium Medicum Uniwersytetu Jagiellońskiego. W latach 2010–2019 zdobywała doświadczenie w Klinice Choroby Wieńcowej i Niewydolności Serca Krakowskiego Szpitala Specjalistycznego, gdzie odbyła szkolenie specjalizacyjne.
Zakres specjalizacji:
-
diagnostyka i leczenie omdleń (w tym wykonywanie rzadkich testów pochyleniowych),
-
diagnostyka i leczenie nadciśnienia tętniczego,
-
diagnostyka i leczenie choroby niedokrwiennej serca,
-
diagnostyka i leczenie zaburzeń rytmu serca,
-
diagnostyka i leczenie niewydolności serca.
W Centrum Medycznym Cardiomedicum dr Jędrzejczyk-Spaho zajmuje się przede wszystkim diagnostyką omdleń przy użyciu specjalistycznych testów pochyleniowych. Jest jedną z nielicznych lekarek w regionie wykonujących ten precyzyjny test, który pozwala skutecznie określić przyczyny utraty przytomności i zawrotów głowy.
Zakres wykonywanych badań:
-
testy pochyleniowe w diagnostyce omdleń
Dr Jędrzejczyk-Spaho łączy dokładną diagnostykę z indywidualnym podejściem do pacjenta, zapewniając bezpieczeństwo i komfort podczas badania. Pacjenci mogą liczyć na rzetelne wyniki oraz jasne zalecenia dotyczące dalszego postępowania.
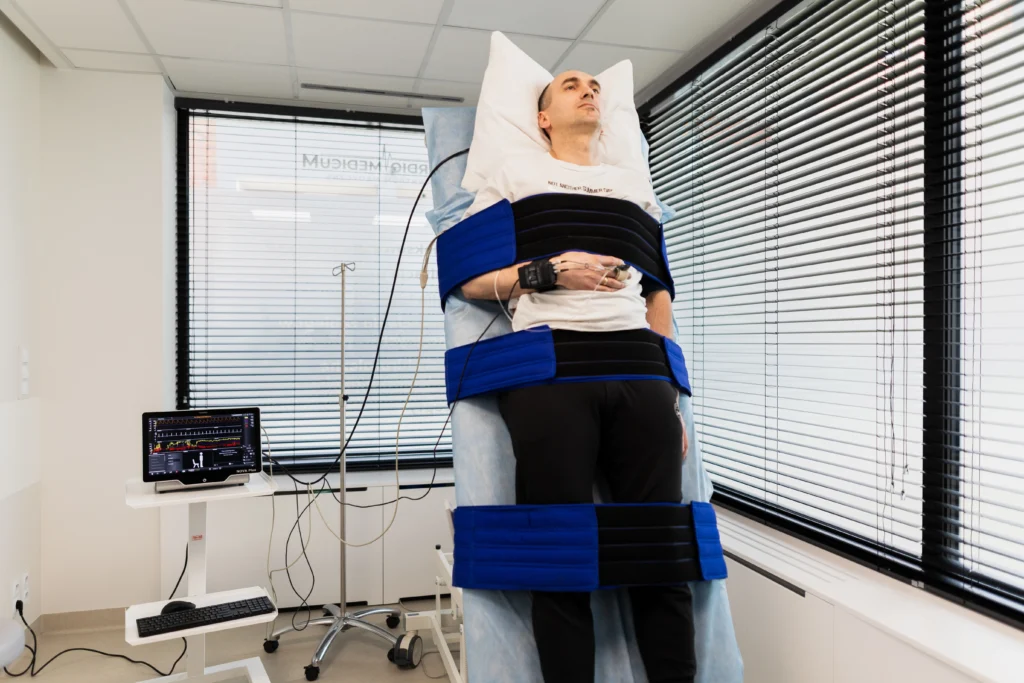
Test pochyleniowy (pionizacyjny)
Test pochyleniowy (Pionizacyjny) – co to jest?
Test pochyleniowy (Pionizacyjny) to badanie przeprowadzane w celu diagnozowania przyczyny omdleń, szczególnie omdleń wazowagalnych. Omdlenia tego typu występują, gdy spadek ciśnienia tętniczego i zwolnienie rytmu serca prowadzą do krótkotrwałej utraty przytomności. Test pozwala określić, czy omdlenia są wynikiem zaburzeń autonomicznych związanych z układem krążenia, szczególnie w odpowiedzi na zmianę pozycji ciała z leżącej na stojącą.
Wskazania do wykonania testu pochyleniowego
Testy pochyleniowe są szczególnie zalecane w diagnostyce:
- Omdleń, w tym omdleń odruchowych oraz omdleń u kierowców
- Hipotensji ortostatycznej (niskie ciśnienie po zmianie pozycji)
- Bradykardii (spowolnienie rytmu serca)
- Zespołów nieadekwatnej tachykardii zatokowej
- Kwalifikacji do kardioneuroablacji oraz monitorowania stanu pacjenta po zabiegu
- Epizodów padania
- Dysfunkcji autonomicznej w chorobach takich jak cukrzyca, choroba Parkinsona, schorzenia autoimmunologiczne
- Zespół long-COVID i zespół przewlekłego zmęczenia
Przygotowanie do testu pochyleniowego
Przed przeprowadzeniem testu pacjent powinien:
- Przyjść na czczo, aby zmniejszyć ryzyko zachłyśnięcia w trakcie badania
- Odstawić beta-blokery na kilka dni przed testem (przerwa powinna wynosić ok. cztery okresy półtrwania leku)
- Założyć wygodne ubranie, które nie będzie krępować ruchów
- Zorganizować transport do i z ośrodka, gdyż po badaniu pacjent może czuć się zmęczony
Przebieg testu pochyleniowego
Test pochyleniowy trwa zazwyczaj 90–120 minut i przebiega w kilku etapach:
- Faza wstępna – Pacjent leży na łóżku przez około 20-30 minut, monitorując funkcje życiowe.
- Pionizacja bierna – Łóżko zostaje ustawione pod kątem 60–70 stopni, a pacjent pozostaje w tej pozycji przez 20-45 minut.
- Pionizacja czynna – Jeśli poprzednia faza nie wywoła omdlenia, stosowana jest farmakologiczna prowokacja za pomocą nitrogliceryny. Cała procedura trwa około 15 minut.
- Po zakończeniu testu pacjent zostaje ponownie ułożony w pozycji leżącej i odpoczywa przez około 15 minut.
Lekarze
Podsumowanie
Kompleksowe testy autonomiczne to niezwykle istotne narzędzie diagnostyczne w przypadku problemów z układem autonomicznym, takich jak omdlenia, hipotonia ortostatyczna czy zaburzenia rytmu serca. Dzięki nowoczesnym technologiom, takim jak zestaw Finapres NOVA, oraz wysokiej klasy opiece medycznej, badania te pozwalają na dokładną diagnostykę oraz wczesne wykrycie potencjalnych zagrożeń zdrowotnych.
Próba atropinowa
Co to jest próba atropinowa?
Próba atropinowa to jedno z kluczowych badań diagnostycznych, które pozwala na ocenę wpływu układu przywspółczulnego na pracę serca. Jest to szczególnie istotne w diagnostyce bradykardii (zbyt wolnego rytmu serca), omdleń oraz dysfunkcji autonomicznej układu sercowo-naczyniowego. Dzięki temu testowi można sprawdzić, czy zaburzenia rytmu serca są związane z nadmierną aktywnością nerwu błędnego (część układu przywspółczulnego).
Próba atropinowa to test diagnostyczny przeprowadzany w celu oceny działania nerwu błędnego na rytm serca. Atropina blokuje układ przywspółczulny, co pozwala ocenić, czy bradykardia (spowolnienie rytmu serca) wynika z nadmiernej aktywności nerwu błędnego. Badanie jest kluczowe w diagnostyce zaburzeń rytmu serca, takich jak blok przedsionkowo-komorowy czy problemy związane z układem autonomicznym.
Przebieg próby atropinowej:
- Całkowity czas badania wynosi około 30 minut.
- Badanie jest przeprowadzane w pozycji leżącej, a pacjentowi zakłada się wkłucie do żyły obwodowej (tzw. wenflon) w celu podania atropiny.
- Po założeniu wkłucia, podaje się dożylnie atropinę w dawce 0,02–0,04 mg/kg masy ciała (maksymalna dawka to 2 mg).
- Podczas badania monitoruje się czynność serca (EKG), tętno oraz ciśnienie tętnicze przez cały czas trwania testu.
- EKG rejestruje się przed podaniem atropiny, następnie przez 10 minut po jej podaniu, aby zaobserwować reakcję serca.
- Wynik próby jest uznawany za dodatni, jeśli rytm serca przyspieszy o ponad 30% w stosunku do wartości wyjściowej w ciągu 10 minut od podania leku.
WSKAZANIA I PRZECIWWSKAZANIA
Wskazania:
- Dysfunkcja autonomiczna układu sercowo-naczyniowego
- Bradykardia i blok przedsionkowo-komorowy
- Przygotowanie do kardioneuroablacji
Przeciwwskazania:
- Nadwrażliwość na atropinę
- Jaskra z zamykającym się kątem przesączania
- Niedrożność przewodu pokarmowego, choroby refluksowe żołądka
- Zwężenie szyi pęcherza moczowego.
Przygotowanie
Przygotowanie do próby atropinowej obejmuje:
- Odstawienie leków – Należy odstawić beta-blokery oraz niektóre leki wpływające na rytm serca, takie jak werapamil, diltiazem, na co najmniej 24 godziny przed testem.
- Dokumentacja medyczna – Pacjent powinien przynieść pełną dokumentację medyczną dotyczącą swojego stanu zdrowia oraz dotychczasowego leczenia.
Próba atropinowa nie wymaga bycia na czczo. Pacjent może jeść i pić przed badaniem, nie ma potrzeby ograniczania spożycia pokarmów ani płynów. Po próbie atropinowej nie należy prowadzić samochodu, ponieważ atropina może powodować rozszerzenie źrenic, światłowstręt oraz osłabienie widzenia, które mogą utrzymywać się przez kilka godzin.
Lekarze
Podsumowanie
Próba atropinowa jest skuteczną metodą diagnostyczną wykorzystywaną w kardiologii do oceny mechanizmów wpływających na rytm serca, zwłaszcza w przypadku bradykardii i zaburzeń autonomicznych. Dzięki temu testowi lekarze mogą precyzyjnie określić, czy problemy z sercem wynikają z nadmiernej aktywności nerwu błędnego, co jest kluczowe przed podjęciem decyzji o dalszym leczeniu, w tym zabiegu kardioneuroablacji.
Próba wysiłkowa EKG Kraków – badanie serca
Próba wysiłkowa serca (test wysiłkowy EKG) to jedno z podstawowych badań kardiologicznych, pozwalające ocenić pracę serca podczas wysiłku fizycznego. Wykonywana jest najczęściej na bieżni ruchomej, pod stałą kontrolą lekarza. Badanie umożliwia wczesne wykrycie choroby wieńcowej, ocenę wydolności serca i skuteczności leczenia kardiologicznego.
W Centrum Medycznym CardioMedicum w Krakowie wykonujemy badanie wysiłkowe serca w komfortowych warunkach, z użyciem nowoczesnego sprzętu diagnostycznego, zapewniając pacjentom pełne bezpieczeństwo.
Na czym polega próba wysiłkowa?
Próba wysiłkowa polega na stopniowym zwiększaniu intensywności wysiłku fizycznego (marsz na bieżni), przy jednoczesnym monitorowaniu pracy serca za pomocą zapisu elektrokardiografii (EKG) oraz pomiarów ciśnienia tętniczego.
Badanie pozwala lekarzowi ocenić:
- reakcję serca na wysiłek,
- wydolność fizyczną pacjenta,
- obecność zaburzeń rytmu serca,
- objawy choroby wieńcowej (np. bóle w klatce piersiowej).
CEL TESTU WYSIŁKOWEGO NA BIEŻNI
Celem próby wysiłkowej na bieżni ruchomej jest ocena, jak serce i układ krążenia reagują na rosnące obciążenie fizyczne, w tym:
- Ocena wydolności serca,
- Obserwacja reakcji ciśnienia tętniczego i tętna na wysiłek,
- Identyfikacja zaburzeń rytmu serca, które mogą występować tylko podczas wysiłku,
- Ocena ryzyka rozwoju choroby wieńcowej serca i innych problemów kardiologicznych.
Wskazania do próby wysiłkowej
Badanie wysiłkowe serca jest szczególnie zalecane u pacjentów:
-
z podejrzeniem choroby wieńcowej,
-
z bólami w klatce piersiowej, dusznością lub nadciśnieniem,
-
po zawale serca lub zabiegach kardiologicznych (np. angioplastyce),
-
w celu kontroli skuteczności leczenia kardiologicznego,
-
planujących powrót do aktywności fizycznej lub zawodów wymagających wysiłku.
Jak przygotować się do próby wysiłkowej?
Na kilka godzin przed badaniem należy unikać intensywnego wysiłku fizycznego, stresu, kawy, alkoholu i nikotyny, które mogą wpływać na pracę serca i zafałszować wynik. Zaleca się zjeść lekki posiłek 2–3 godziny przed badaniem oraz pić wodę w umiarkowanych ilościach.
Skóra klatki piersiowej powinna być czysta i sucha, bez kremów, balsamów czy olejków, które utrudniają przyklejenie elektrod. U mężczyzn z owłosieniem w miejscu ich przyklejania może być konieczne jego częściowe usunięcie.
W dniu badania warto założyć wygodne ubranie sportowe i buty. Test wysiłkowy trwa zwykle kilkanaście minut i obejmuje stopniowe zwiększanie obciążenia, dlatego komfort ruchu jest bardzo ważny.
Jeśli przyjmujesz leki na stałe, skonsultuj z lekarzem, czy należy je zażyć przed badaniem – niektóre preparaty mogą wpływać na rytm serca i wynik EKG.
Dzięki właściwemu przygotowaniu, badanie EKG serca i test wysiłkowy dostarczą lekarzowi precyzyjnych informacji o pracy serca, pomagając w szybkiej i trafnej diagnozie.
Jak przebiega badanie wysiłkowe?
Test wysiłkowy na bieżni ruchomej polega na stopniowym zwiększaniu obciążenia, które polega na szybszym chodzeniu po bieżni przy równoczesnym zwiększaniu nachylenia. Badanie odbywa się pod stałą kontrolą lekarza kardiologa, który monitoruje reakcję serca na rosnący wysiłek, mierząc:
- Tętno – ciągły pomiar częstości uderzeń serca,
- Ciśnienie tętnicze – monitorowanie zmian w ciśnieniu krwi,
- EKG serca – zapisy elektrycznej aktywności serca, które mogą ujawnić zmiany charakterystyczne dla choroby wieńcowej lub innych zaburzeń rytmu serca.
Podczas testu wysiłkowego EKG pacjent jest poddany stopniowo rosnącemu obciążeniu przez określony czas, aż do momentu, gdy osiągnie maksymalny poziom wysiłku tolerowany przez organizm lub pojawią się objawy niepożądane (np. duszność, zawroty głowy, bóle w klatce piersiowej). Badanie wysiłkowe podzielone jest na kilka etapów – fazę spoczynkową, fazę właściwego wysiłku oraz fazę schładzania, w której organizm stopniowo wraca do stanu wyjściowego.
Czas trwania próby wysiłkowej to zazwyczaj 10 do 15 minut. Czas może się wydłużyć w zależności od intensywności wysiłku oraz reakcji organizmu pacjenta. Po zakończeniu testu pacjent przechodzi fazę schładzania przez kilka minut, aby stopniowo przywrócić ciśnienie tętnicze i tętno do normy.
Korzyści z testu wysiłkowego
- Precyzyjna diagnoza – Test pozwala na dokładną ocenę wydolności serca i układu krążenia, co pomaga w wykrywaniu ukrytych problemów zdrowotnych, takich jak choroba niedokrwienna serca.
- Oszacowanie ryzyka – Dzięki wynikowi testu możliwe jest określenie ryzyka choroby niedokrwiennej serca, zaplanowanie leczenia oraz dalszych działań profilaktycznych.
- Monitorowanie terapii – Test wysiłkowy jest także pomocny w ocenie skuteczności terapii, zwłaszcza u pacjentów po zawale serca, operacjach kardiochirurgicznych czy w trakcie rehabilitacji.
- Personalizowane podejście – Test pozwala dostosować dalszą terapię lub rehabilitację w zależności od indywidualnych potrzeb pacjenta.
Przeciwwskazania do próby wysiłkowej
Próba wysiłkowa EKG to bezpieczne i powszechnie stosowane badanie diagnostyczne, które pozwala ocenić reakcję serca na stopniowo rosnący wysiłek fizyczny. W CardioMedicum w Krakowie test wykonywany jest pod stałą kontrolą doświadczonego personelu medycznego i lekarza kardiologa, co minimalizuje ryzyko powikłań.
Mimo że test wysiłkowy na bieżni jest badaniem o wysokim poziomie bezpieczeństwa, istnieją pewne przeciwwskazania do jego wykonania. Należą do nich między innymi:
-
świeży lub ostry zawał serca,
-
ciężka niewydolność serca lub oddechowa,
-
niewyrównane nadciśnienie tętnicze,
-
objawowe zaburzenia rytmu serca,
-
ostre infekcje,
-
ostre zapalenie mięśnia sercowego, osierdzia lub wsierdzia.
W przypadku jakichkolwiek wątpliwości dotyczących możliwości wykonania testu, warto skonsultować się z lekarzem kardiologiem, który oceni stan zdrowia i ewentualne ryzyko.
Podczas badania i w fazie odpoczynku nad pacjentem czuwa wykwalifikowany zespół medyczny. Wyniki próby wysiłkowej są analizowane na bieżąco przez lekarza, który po zakończeniu testu omawia je z pacjentem. Pełna interpretacja i ewentualne zalecenia terapeutyczne przekazywane są po dokładnej analizie zapisu EKG.
Cena próby wysiłkowej EKG
Cena próby wysiłkowej EKG w CardioMedicum w Krakowie wynosi 230 zł.
Najczęściej zadawane pytania
Nie – badanie polega na marszu lub jeździe na rowerze, a jedynym odczuwalnym wysiłkiem jest stopniowo narastające zmęczenie.
Samo badanie trwa 15–30 minut, a z przygotowaniem około 45 minut.
Na badanie prywatne w CardioMedicum nie jest potrzebne skierowanie.
Tak, pacjent otrzymuje wynik i omówienie bezpośrednio po zakończeniu badania.
Tak, o ile nie ma przeciwwskazań. Każdy pacjent jest wcześniej konsultowany przez lekarza kardiologa.
Lekarze
Podsumowanie
Nie czekaj, aż objawy się nasilą. Próba wysiłkowa to proste i skuteczne badanie, które może uratować Twoje zdrowie i życie.
Zadzwoń do CardioMedicum i umów się na test wysiłkowy EKG w Krakowie.
Holter EKG Kraków
Holter EKG to w naszej krakowskiej praktyce jedno z najważniejszych badań diagnostycznych. Dlaczego? Ponieważ standardowe EKG trwa zaledwie kilka sekund i pokazuje pracę serca tylko „tu i teraz”. Jeśli Twoje dolegliwości pojawiają się w nocy, w stresie lub podczas biegu do autobusu – zwykłe badanie ich nie wykryje.
Potrzebujesz monitoringu długoterminowego. Holter EKG to urządzenie, które staje się Twoim „osobistym kardiologiem” na 24 godziny (lub dłużej), rejestrując każde uderzenie serca podczas Twojego normalnego dnia.
Dlaczego warto wykonać Holter EKG w CardioMedicum?
Arytmie bywają podstępne i nieprzewidywalne. Co więcej, mogą one pojawiać się tylko w nocy, w sytuacjach stresowych lub podczas wysiłku fizycznego. Z tego powodu lekarze zlecają Holter EKG – małe urządzenie, które nagrywa pracę Twojego serca przez 24 godziny (lub dłużej), podczas gdy Ty śpisz, pracujesz i żyjesz normalnie.
W CardioMedicum stawiamy na precyzję, dlatego też oferujemy szeroki zakres badań holterowskich w Krakowie, dostosowany ściśle do Twoich objawów.
Rodzaje badań w naszej ofercie – co wybrać?
Nie wiesz, który Holter będzie dla Ciebie najlepszy? Przeczytaj poniższe porównanie lub zapytaj nas przy rejestracji.
1. Holter EKG Standardowy (3-kanałowy)
-
Czas trwania: 24, 48 lub 72 godziny.
-
Dla kogo jest Holter EKG 3-kanałowy: Najczęstszy wybór przy diagnostyce kołatań serca, migotania przedsionków, pauz w pracy serca czy omdleń.
-
Zasada: Rejestruje rytm serca w podstawowym zakresie, wystarczającym do oceny większości arytmii.
2. Holter EKG 12-odprowadzeniowy
-
Czas trwania: 24, 48 lub 72 godziny.
-
Dla kogo jest Holter EKG 12-odprowadzeniowy: Dla pacjentów z podejrzeniem choroby wieńcowej (niedokrwienia), bólami w klatce piersiowej oraz dla sportowców.
-
Różnica: To badanie działa tak, jakbyś przez całą dobę miał podpięte pełne, szpitalne EKG. W efekcie daje ono znacznie dokładniejszy obraz zmian niedokrwiennych i pozwala precyzyjniej zlokalizować źródło arytmii (co jest kluczowe np. przed zabiegiem ablacji).
Dodatkowo, badanie to służy do kontroli działania leków antyarytmicznych lub oceny pracy rozrusznika serca. Więcej o zaburzeniach rytmu serca możesz przeczytać na stronie Polskiego Towarzystwa Kardiologicznego
Wskazania do badania Holterem EKG
Diagnostyka metodą Holtera jest niezbędna, jeśli odczuwasz:
-
Nierówne bicie serca (uczucie „szarpania”, „przeskakiwania”).
-
Napadowe kołatania serca (nagłe przyspieszenie tętna bez wysiłku).
-
Zawroty głowy lub „mroczki” przed oczami.
-
Niewyjaśnione omdlenia lub utraty przytomności.
-
Duszność lub ból w klatce piersiowej (szczególnie w nocy lub przy emocjach).
-
Konieczność kontroli pracy rozrusznika serca (stymulatora).
Holter EKG a Holter Ciśnieniowy
Pacjenci często pytają o różnicę. Choć oba urządzenia nosi się całą dobę, badają one zupełnie co innego:
-
Holter EKG: Ma elektrody (naklejki) na klatce piersiowej i bada elektrykę serca (rytm).
-
Holter Ciśnieniowy (ABPM): Ma mankiet na ramieniu (jak ciśnieniomierz) i bada ciśnienie tętnicze krwi.
Często u pacjentów z nadciśnieniem i arytmią zalecamy wykonanie obu badań (można to zrobić w odstępie czasu lub, w niektórych przypadkach, jednocześnie).
Przebieg badania
W CardioMedicum dbamy o Twój komfort. Procedura jest prosta:
-
Podłączenie (15 min): Pielęgniarka przykleja elektrody na klatkę piersiową (skóra musi być czysta i sucha, u mężczyzn czasem konieczne jest ogolenie włosów).
-
Rejestrator: Małe urządzenie przypinamy do paska lub wkładamy do kieszeni. Jest lekkie i dyskretne.
-
Twój Dzień: Wracasz do swoich zajęć. Pracuj, spaceruj, spotykaj się z ludźmi.
-
Zdjęcie: Po upływie 24h (lub 48/72h) wracasz do nas na odpięcie sprzętu.
Jak przygotować się do badania?
-
Kąpiel: Weź prysznic bezpośrednio przed wizytą. Z założonym Holterem nie wolno się kąpać (urządzenie nie jest wodoodporne).
-
Ubiór: Załóż luźną koszulkę lub bluzkę, która ukryje przewody i nie będzie krępować ruchów.
-
Mężczyźni: W przypadku bujnego owłosienia klatki piersiowej, konieczne może być zgolenie miejsc pod elektrody (dla lepszego przewodzenia sygnału i bezbolesnego odklejania).
-
Leki: Przyjmuj swoje stałe leki normalnie, chyba że lekarz zaleci inaczej.
Czas oczekiwania na wyniki
Po zakończeniu badania Holterem EKG wyniki są przesyłane do komputerowego systemu analizy, a lekarz interpretuje je w ciągu kilku dni roboczych.
Najczęściej zadawane pytania (FAQ)
Tak, a nawet trzeba. Rejestracja pracy serca podczas snu jest bardzo ważna (pozwala wykryć np. bezdech senny czy pauzy w pracy serca). Staraj się spać na plecach lub boku, aby nie odkleić elektrod.
Tak, o ile praca nie wiąże się z ryzykiem zamoczenia urządzenia lub bardzo silnym polem magnetycznym. Normalna praca biurowa czy fizyczna jest jak najbardziej wskazana.
Analiza zapisu z 24 lub 48 godzin wymaga czasu i precyzji lekarza. Wynik z opisem jest zazwyczaj dostępny w ciągu kilku dni roboczych.

 Umów się on-line
Umów się on-line